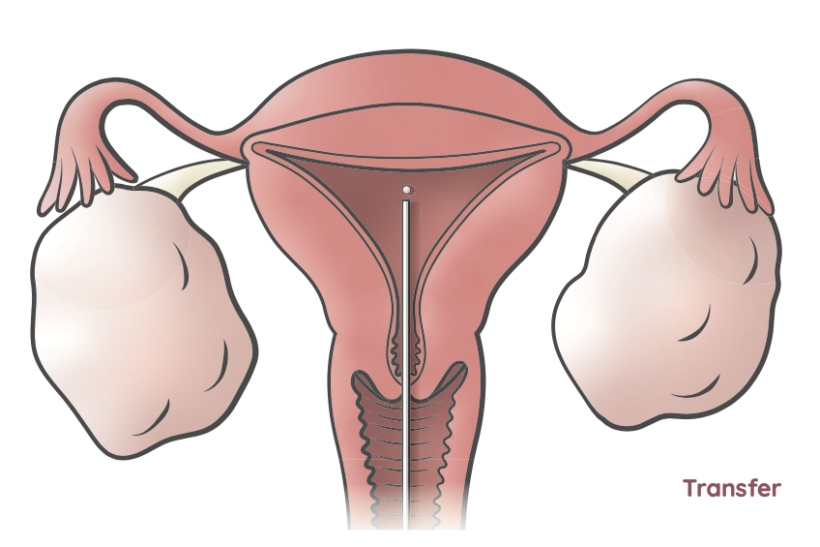
Embryotransfer
Der Embryo wird meistens im Blastozystenstadium (Tag 5) mit ganz wenig Nährlösung durch einen feinen, weichen Katheter in die Gebärmutter eingebracht. Manchmal ist auch ein früherer Transfer nach zwei, drei (selten vier) Tagen sinnvoll. In der Regel wird ein Embryo transferiert: Ziel ist eine möglichst hohe Schwangerschaftsrate mit niedrigem Mehrlingsrisiko.
Gut zu wissen
Der Transfer erfolgt bei gefüllter Harnblase. Im Ultraschall sehen wir durch die Bauchdecke und die Blase die genau platzierte Spitze des Katheters.
Leider kein Embryotransfer: woran kann es liegen?
- Es wachsen zu wenige oder zu viele Follikel und die Stimulation muss abgebrochen werden.
- Es befinden sich keine Eizellen in den punktierten Follikeln.
- Es kann kein Sperma gewonnen werden oder es finden sich keine lebenden Spermien im Samenerguss oder einer aufgetauten Probe.
- Die gewonnenen Eizellen sind nicht reif oder lassen sich nicht befruchten.
- Die befruchteten Eizellen (Zygoten) entwickeln sich nicht zu Embryonen. Bei kleiner Anzahl Eizellen oder bei schlechter Qualität von Eizellen und/oder Spermien steht manchmal kein einziger Embryo für den Transfer zur Verfügung. Im Durchschnitt erreichen 60% der befruchteten Eizellen das Blastozystenstadium.
- Aus medizinischen Gründen (z.B. Überstimulation, Erkrankung der Patientin) müssen alle Embryonen eingefroren werden.
Einfrieren von befruchteten Eizellen und Embryonen
Wenn mehr Embryonen (oder befruchtete Eizellen) entstehen, als im Therapiezyklus benötigt, können diese eingefroren werden (Vitrifikation). Sollte keine Schwangerschaft eingetreten sein, oder beim Wunsch nach einem weiteren Kind, kann ein Embryo für einen Transfer aufgetaut werden. Das Auftauen überleben mehr als 95% der eingefrorenen Embryonen. Dank dieser Methode kann auf eine erneute Stimulation und Eizellentnahme verzichtet werden.
Nach dem Transfer: Gelbkörperphase
Nach dem Embryotransfer wird die Einnistung des Embryos in der Gebärmutterschleimhaut durch eine zusätzliche Gabe von Gelbkörperhormon (Progesteron) unterstützt.
Zum Schutz der Eierstöcke sollten Sie auf alle sportlichen Aktivitäten verzichten,welche mit Erschütterung verbunden sind (Joggen, Aerobic, Tennis, Skifahren, Reiten etc.).
Zwei Wochen nach der Eizellentnahme wird das Schwangerschaftshormon im Blut gemessen. Auch bei bereits eingesetzter Blutung ist dieser Termin unbedingt notwendig, um frühzeitig eine gestörte Frühschwangerschaft (z.B. Eileiterschwangerschaft) auszuschließen. Zudem sind gesunde Schwangerschaften möglich, auch wenn es blutet. Fahren sie deshalb unbedingt mit dem Progesteron weiter.
Leider negativer Schwangerschaftstest: woran kann es liegen?
Auch wenn die Möglichkeiten der künstlichen Befruchtung heutzutage beinahe unbegrenzt scheinen, kann nicht jede In-vitro-Fertilisation zur gewünschten Schwangerschaft führen. Und dies aus ganz verschiedenen Gründen:
- Die Embryonen sind nicht gesund. Das ist der häufigste Grund für einen Misserfolg, vor allem bei spätem Kinderwunsch. Wir können die Entwicklung fünf Tage lang im Embryoskop beobachten, gesund oder nicht sehen wird dabei nicht. Nach dem Transfer bleibt alles Weitere vorerst ein Geheimnis. Wichtig zu wissen: Auch der Transfer eines genetisch gesund getesteten Embryos (Präimplantationsdiagnostik) führt in 30% nicht zu einer Schwangerschaft.
- Die Embryonen nisten sich in der Gebärmutterschleimhaut nicht ein.
- Und häufig gibt keine Erklärung. Das ist einerseits für das Sie als Paar und für uns belastend, andererseits stimmt es für die weitere Therapie auch hoffnungsvoll.
Lesen Sie mehr im Teil IV: Künstliche Befruchtung: Auch über Risiken wollen wir sprechen
Weitere Teile unseres Artikels zur künstlichen Befruchtung:
Künstliche Befruchtung – In-vitro-Fertilisation (IVF/ICSI)
Künstliche Befruchtung: IVF oder ICSI?
Künstliche Befruchtung: Auch über Risiken wollen wir sprechen






